認定NPO法人乳房健康研究会理事長
聖マリアンナ医科大学ブレスト&イメージングセンター
福田 護
聖マリアンナ医科大学ブレスト&イメージングセンター
福田 護
はじめに

高濃度乳房が話題になっています。そこで、ピンクリボンアドバイザー向けに高濃度乳房について概説しました。2017年3月27日、厚生労働省の第21回がん検診のあり方に関する検討会で高濃度乳房について議論されましたので、そこでも高濃度乳房について理解することができます。
1. 乳腺濃度とは

乳房は乳腺組織、脂肪組織、皮膚、乳頭・乳輪、血管などにより構成されます。マンモグラフィでは、レントゲンが通過しにくい乳腺組織は白く、通りやすい脂肪組織は黒く写ります。そのため、乳房に占める乳腺組織と脂肪組織の割合や分布により、マンモグラフィでは白い部分が多くなったり、黒い部分が多くなったりします。白い部分を乳腺濃度といわれ、白い部分が多いと、乳腺濃度が高いと表現します。乳腺濃度はあくまでマンモグラフィで使用される言葉であり、触診や乳房エコーでは使用されません。
2. 乳房の構成とマンモグラフィ(図-1)

マンモグラフィでは、乳腺組織と脂肪組織の割合と分布を、「乳房の構成」として評価し、4つに分類します。
(1) 脂肪性:乳房内はほぼ脂肪組織である。マンモグラフィでは乳房全体がほぼ黒い。
(2) 乳腺散在:脂肪組織の中に乳腺組織が散在している(脂肪組織が70-90%)。マンモグラフィでは、黒い部分と白い部分が混じっているが、黒い部分が多い。
(3) 不均一高濃度:乳腺組織内に脂肪組織が混在し、不均一な濃度を呈する(乳腺内の脂肪組織が40-50%前後)。マンモグラフィでは、黒い部分と白い部分が混じっているが、白い部分が多い。
(4) 高濃度:乳腺組織内に脂肪組織の混在がほとんどない(乳腺内の脂肪組織が10-20%前後)。マンモグラフィでは乳房全体がほぼ真っ白である。
(1) 脂肪性:乳房内はほぼ脂肪組織である。マンモグラフィでは乳房全体がほぼ黒い。
(2) 乳腺散在:脂肪組織の中に乳腺組織が散在している(脂肪組織が70-90%)。マンモグラフィでは、黒い部分と白い部分が混じっているが、黒い部分が多い。
(3) 不均一高濃度:乳腺組織内に脂肪組織が混在し、不均一な濃度を呈する(乳腺内の脂肪組織が40-50%前後)。マンモグラフィでは、黒い部分と白い部分が混じっているが、白い部分が多い。
(4) 高濃度:乳腺組織内に脂肪組織の混在がほとんどない(乳腺内の脂肪組織が10-20%前後)。マンモグラフィでは乳房全体がほぼ真っ白である。
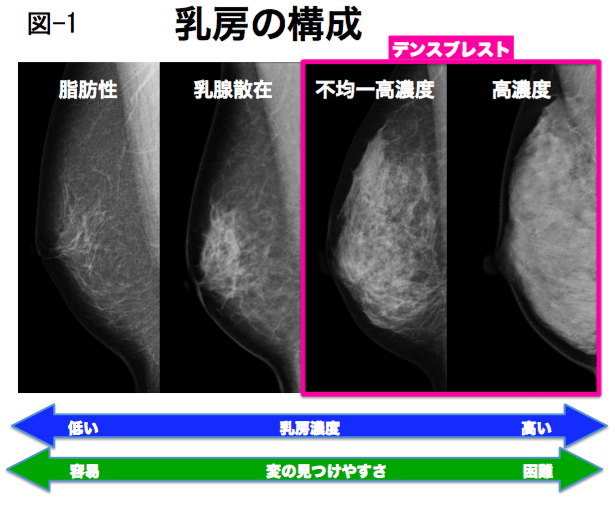
3. 高濃度乳房では病変を見つけにくい(図-1)

乳房の構成が不均一高濃度や高濃度になると、乳腺散在や脂肪性の人に比べ、しこりなどの病変が白く写る乳腺に隠れてしまい、乳がんを含めた病変が見つけにくくなる傾向がでます。そのため、不均一高濃度と高濃度を合わせて、高濃度乳房(デンスブレスト)と分類し、注意が喚起されるようになりました。
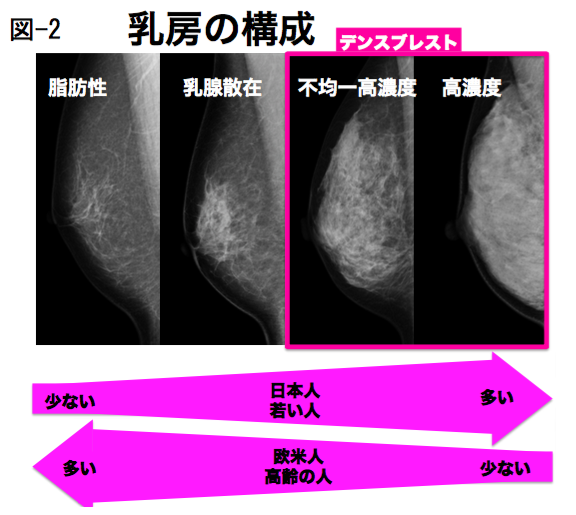
4. 高濃度乳房は病気でない(図-2)

乳房の構成は、年齢や人種によって差があるだけでなく、ホルモン補充療法で変化したり、妊娠・授乳で変化します。たとえば、高濃度乳房は、欧米人に比べ日本人、高齢者に比べ若い人に相対的に多いことが知られています。日本人の約40%が高濃度乳房と考えられています。つまり、高濃度乳房はその人の乳房の個性(体質)であり、病気ではありません。そのため、検診では高濃度乳房であっても、要精密検査にはなりません。当然、保険診療の対象ではなく、乳房エコーなどの追加検査を行う場合、任意型検診になります。
5. 高濃度乳房と乳がんの発生リスク

高濃度乳房では乳がん発生リスクがやや高く(約1.2倍)なることが報告されています。一方、高濃度乳房が少ない肥満の女性に乳がんが多い、高濃度乳房が多いアジア女性に乳がんが少ないなど、高濃度乳房では乳がん発生リスクが高くなるとは矛盾する事実も分かっています。現在、高濃度乳房と乳がん発生リスクの関係はまだよく分かっていないと言えます。
6. 高濃度乳房をお知らせすべきか

>最近、その人の乳房の構成、特に高濃度乳房について、その人にお知らせすべきかが問題になっています。高濃度乳房の判定基準が確立していない、高濃度乳房とお知らせしても、その後何とすべきかのコンセンサスがないなどの理由で、お知らせするのが時期尚早とする意見があります。一方、高濃度乳房を含めた乳房の構成は個人の知る権利であり、まず、個人にお知らせすることが大切であるとの意見があります。私は、各受診者にお知らせすべきであると考えています。お知らせについては、対策型検診おける問題として論議されていますが、任意型検診でも同様の問題があります。
7. 高濃度乳房を知らされない不利益

マンモグラフィ検診に利益不利益があるように、高濃度乳房に追加する検査、例えば乳房超音波検査にも、利益不利益があります。追加検査を勧める場合、追加検査が持つ利益不利益も説明すべきであると考えられます。しかし、マンモグラフィ検診受診者の目的は、乳がんがあれば見つけて貰うことです。マンモグラフィでは、乳がんを見つけにくい乳房にも関わらず、それを知らされないために、早期発見を期待しながらマンモグラフィを受け続ける受診者の不利益について論議が必要です。また、受診者と医療側の信頼関係を損ねかねないという問題もあります。
8. 高濃度乳房の追加検査

高濃度乳房の対応として、乳房超音波検査、乳房トモシンセシス(3Dマンモグラフィ)、乳房MRIなどがあります。世界に先駆け、日本で早くから高濃度乳房の問題に取り組み、研究してきたのが、J-STARTです。デンスブレストが多い40歳代女性に対して、マンモグラフィに乳房超音波を追加することにより、乳がん発見率、早期乳がん発見率、感度が上昇する結果が得られています。しかし、対策型検診に導入する場合に必要な死亡率減少効果に関するデータは得られていません。そのため、平成27年9月のがん検診あり方に関する検討会中間報告では、「乳房超音波検査は、特に高濃度乳腺の者に対してマンモグラフィと併用した場合、マンモグラフィ単独検診に比べ感度及びがん発見率が優れているという研究結果が得られており、将来的に対策型検診として導入される可能性がある。しかしながら、死亡率減少効果や検診の実施体制、特異度が低下するといった不利益を最小化するための対策等について、引き続き検証していく必要がある。」と報告されています。
9. ピンクリボンアドバイザーとして

ピンクリボンアドバイザーとして以下のことを理解しましょう。
(1) マンモグラフィでは病変が見つけにくい高濃度乳房がある。
(2) 高濃度乳房は病気ではなく、保険治療の対象ではない。
(3) 高濃度乳房といわれても、慌てない。追加の検査を受けたい人、家族に乳がんがいるような人は、任意型検診で乳房エコーを受ける。
(1) マンモグラフィでは病変が見つけにくい高濃度乳房がある。
(2) 高濃度乳房は病気ではなく、保険治療の対象ではない。
(3) 高濃度乳房といわれても、慌てない。追加の検査を受けたい人、家族に乳がんがいるような人は、任意型検診で乳房エコーを受ける。
